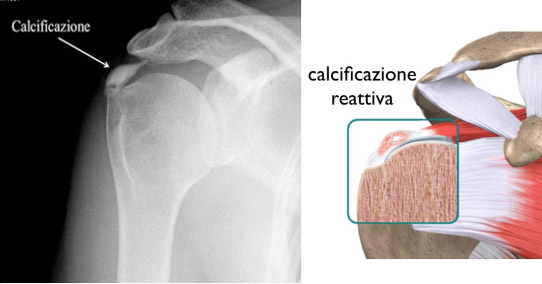
Una calcificazione di spalla (anche detta tendinite o periartrite calcifica) corrisponde alla deposizione di calcio, prevalentemente sotto forma di cristalli di idrossiapatite, nei tendini della cuffia dei rotatori. Il tendine sopraspinato è la sede di localizzazione più frequente, a seguire il tendine sottospinato e sottoscapolare.
Nonostante la sua presentazione clinica drammatica che può compromettere anche le attività più semplici, una calcificazione alla spalla non è una malattia grave e tende spesso a risolversi spontaneamente. Può dunque essere difficile capire quando bisogna ricorrere ad un trattamento, e di che tipo.
Studi di popolazione hanno evidenziato che nella popolazione sotto i 40 anni si trovano calcificazioni di spalla in circa il 3% delle persone. Di queste solo il 35% manifesta sintomi e si tratta soprattutto di donne tra i 30 e i 60 anni. Più spesso è coinvolto il lato dominante e talora si può trattare di una patologia bilaterale. La calcificazione alla spalla può dunque essere considerato una patologia molto frequente.
Nessuno è riuscito a dimostrare la causa della formazione di una calcificazione all'interno di un tendine della spalla. Sono state ipotizzate diverse teorie che correlano le calcificazioni di spalla con l’ipotiroidismo, senza però che vi sia un’associazione esclusiva con questa disfunzione endocrina. Può esserci anche il ruolo di un’infiammazione cronica del tendine o una situazione di sovraccarico continuo della spalla (per questo viene anche chiamata periartrite calcifica di spalla). Si tratta sostanzialmente di una malattia che il medico chiama “idiopatica”, in parole povere si sa che cosa è, si sa come trattarla, ma non si sa esattamente perchè viene.
La presentazione clinica di una calcificazione alla spalla può essere divisibile in due stadi: acuto e cronico.
La fase acuta : è molto dolorosa anche al minimo movimento della spalla, ci può essere arrossamento cutaneo, gonfiore e febbre. In questa fase i depositi calcifici si presentano in uno stato semiliquido; è una fase di riassorbimento caratterizzata da una risposta immunitaria e vascolare che aumenta notevolmente la pressione intratendinea e bursale alimentando il quadro doloroso. Il dolore può essere anche notturno.
La fase cronica : è solitamente meno dolorosa e colpisce una buona percentuale della popolazione affetta da dolore di spalla. I sintomi sono spesso riconducibili ad una sindrome da impingment (mimando una rottura della cuffia dei rotatori) che peggiora con attività di tipo "overhead" sportive o lavorative. I depositi in questa fase sono più solidi e asciutti, come veri e propri sassolini.
La diagnosi di una tendinopatia calcifica della cuffia dei rotatori si basa su un attenta anamnesi ed esame clinico supportato da alcuni esami diagnostici:
Poichè le calcificazioni di spalla hanno un'evoluzione poco prevedibile ed in alcuni casi si risolvono spontaneamente, perché fare dei trattamenti? Lo solo scopo delle diverse terapie è ridurre il dolore ed evitare un danno troppo elevato al tendine in cui la calcificazione di spalla si sviluppa.
Il trattamento è sempre, in prima istanza, conservativo. Prevede una prima fase di terapia antinfiammatoria e riposo in tutore, seguita da una fase riabilitativa che prevede esercizi di recupero della funzionalità con un bilanciamento dell'articolazione scapolo-toracica.
Nei pazienti con sintomi molto gravi o persistenti sono tuttavia possibili altri rimedi.
Le infiltrazioni con steroidi sono molto facili da eseguire; questa procedura però non non modifica in alcun modo l'evoluzione della patologia, non possono quindi essere considerate come una terapia definitiva. Secondo alcuni studi inoltre, le infiltrazioni con steroidi potrebbero addirittura interferire con il riassorbimento della calcificazione riducendo l’apporto ematico che ne favorisce la scomparsa spontanea.
Altri rimedi, più complessi ma efficaci, sono le onde d’urto focalizzate, il lavaggio ecoguidato della calcificazione e l’intervento chirurgico in artroscopia alla spalla.
Si tratta di “bombardare” la calcificazione meccanicamente dall’esterno del nostro corpo, in modo da favorirne la frammentazione e il riassorbimento. Il vantaggio facilmente intuibile è la non invasività della procedura. Gli svantaggi sono il fatto che sono dolorose durante l’esecuzione, richiedono più sedute (generalmente 3, ripetibili) e richiedono un macchinario che può non essere presente in maniera capillare sul territorio. Esistono poi alcuni aspetti controversi sull’energia che deve essere utilizzata e il numero di pulsazioni per seduta. La terapia con onde d'urto nel caso di calcificazioni di spalla ha delle nette controindicazioni nel caso di disordini della coagulazione. Inoltre vi sono delle controindicazioni relative nel caso di portatori di pace-maker o di donne in stato di gravidanza.
Il lavaggio ecoguidato delle calcificazioni in un tendine della spalla è una metodica eseguita in ambulatorio in anestesia locale, ma riservato solo a casi selezionati.
L’intervento prevede tramite tecnica percutanea e supporto ecografico la perforazione della calcificazione e la sua asportazione tramite lavaggio bursale con fisiologica. Al termine della procedura si procede con infiltrazione di cortisonici.
Il vantaggio consiste nella rimozione meccanica della calcificazione in una sola seduta con una spesa ridotta e con un’anestesia locale ambulatoriale. Gli svantaggi consistono nel fatto che il risultato è influenzato dall’esperienza dell’operatore, è comunque una procedura invasiva e si può sviluppare una borsite reattiva dopo la procedura che provoca un peggioramento del dolore per qualche giorno. Sono inoltre state descritte lesioni del tendine successivamente a questa procedura.
Consiste nell’eseguire un vero e proprio intervento chirurgico per rimuovere la calcificazione sotto visione diretta. L’accuratezza del gesto chirurgico in artroscopia essendo eseguito sotto visione diretta è estremamente preciso e permette anche di trattare eventuali lesioni associate (per esempio una lesione del tendine). Sicuramente tra i suoi svantaggi ci sono l’invasività e i rischi anestesiologici legati ad un qualsiasi intervento chirurgico.
L’intervento viene eseguito in artroscopia, ovvero senza aprire l’articolazione, attraverso due o tre piccole incisioni di 5 mm poste attorno alla spalla. Una piccola telecamera è introdotta da uno di questi fori, mentre piccoli strumenti vengono inseriti attraverso le altre incisioni per eseguire l’intervento.
La posizione esatta delle calcificazioni viene contrassegnata con un ago, il tendine viene quindi inciso nella direzione delle fibre tendinee per consentirne la corretta guarigione dopo l’intervento chirurgico. La calcificazione viene successivamente rimossa utilizzando uno strumento motorizzato che aspira la calcificazione allo stesso tempo (figure 4 e 6).
Se la calcificazione si presenta in maniera diffusa, l’escissione è per forza di cose incompleta, ed in questi casi l’intervento è completato con una resezione della parte inferiore dell’acromion (figura 5 e 7). La procedura viene eseguita in anestesia loco-regionale a cui può essere associata una sedazione per il confort del paziente (anestesia combinata). L’intervento dura mezz’ora e richiede una degenza ospedaliera di circa 2 giorni.
Dopo l’intervento viene applicata una medicazione ed indossato un tutore leggero solo per qualche giorno. Il dolore dopo l’intervento, solitamente lieve-moderato, può essere facilmente controllato con antidolorifici.
Asportazione della calcificazione di spalla in artroscopia
Il giorno dopo l’intervento chirurgico si può iniziare la riabilitazione, con esercizi per il mantenimento di mobilità e trofismo muscolare della spalla.
La ripresa della guida e delle attività lavorative è possibile dopo 15 giorni, e questo anche secondo la professione del paziente: il ritorno ad un lavoro “di ufficio” può avvenire prima. La ripresa delle attività sportive di solito avviene al 2° mese dopo l’intervento, ma spesso ci vogliono 4 mesi per riprendere tutti gli sport, soprattutto quelli di lancio o che sollecitano la spalla.
Oltre ai rischi comuni a qualsiasi intervento chirurgico, vi sono alcuni rischi specifici per questo tipo di chirurgia.
Si può sviluppare una rigidità articolare per diverse cause, tra cui una rigidità prima dell’intervento, un tempo d’immobilizzazione più lungo, una scarsa compliance al protocollo riabilitativo, una rieducazione post-operatoria mal eseguita.
Raramente si può verificare una reazione infiammatoria intrarticolare che può arrivare fino ad una algodistrofia (sindrome locale simpatica riflessa). Tuttavia, sono state sviluppate nuove terapie in grado di gestire più facilmente questa rara complicanza.
Il verificarsi di un’infezione del sito chirurgico rimane un caso eccezionale con la tecnica artroscopica. Nel caso si verifichi, si esegue solitamente una terapia antibiotica più o meno lunga con, eventualmente, un lavaggio chirurgico.
I nervi che circondano la spalla possono essere feriti accidentalmente durante l’intervento; questa rara complicanza può causare dolore e perdita di sensibilità in alcune parti del braccio.
I rischi elencati non rappresentano un elenco esaustivo. Il Chirurgo della COM sarà a disposizione per discutere rischi, modalità, aspettative di ogni singolo caso.
Nelle calcificazioni di tipo localizzato, il recupero completo si verifica tra 3 e 6 mesi. Il risultato finale dipende dall’estensione della calcificazione. I risultati sono soddisfacenti nel 90% dei casi.
Nelle calcificazioni di tipo diffuso, l’escissione completa è più difficile e la scomparsa completa della calcificazione avviene gradualmente nel tempo; il periodo di risoluzione completa del dolore può quindi essere più lungo.
I risultati dell'intervento in artroscopia sono comunque molto incoraggianti, dal momento che oltre l’85% dei pazienti hanno una risoluzione del dolore ed il 95% un miglioramento della funzionalità della spalla. Questi risultati sono mantenuti nel tempo poiché si ha una rottura successiva del tendine in solo il 5% dei casi ed il rischio di recidiva della calcificazione è molto basso
La cosa migliore è fare un tentativo con il riposo (ev.te un tutore od un semplice braccio al collo) ed un antinfiammatorio prescritto dal medico di famiglia. Ma se non c’è un miglioramento dopo pochi giorni, è consigliabile eseguire una semplice radiografia e recarsi dallo specialista. Insieme si sceglierà il trattamento più opportuno. Piccole calcificazioni all'interno di un tendine della spalla rendono ideali le onde d’urto. Calcificazioni di spalla di medie dimensioni, di consistenza pastosa, si lavano discretamente in ecografia. Calcificazioni di oltre un centimetro e di consistenza dura possono ricevere il trattamento ideale con un intervento chirurgico in artroscopia.

