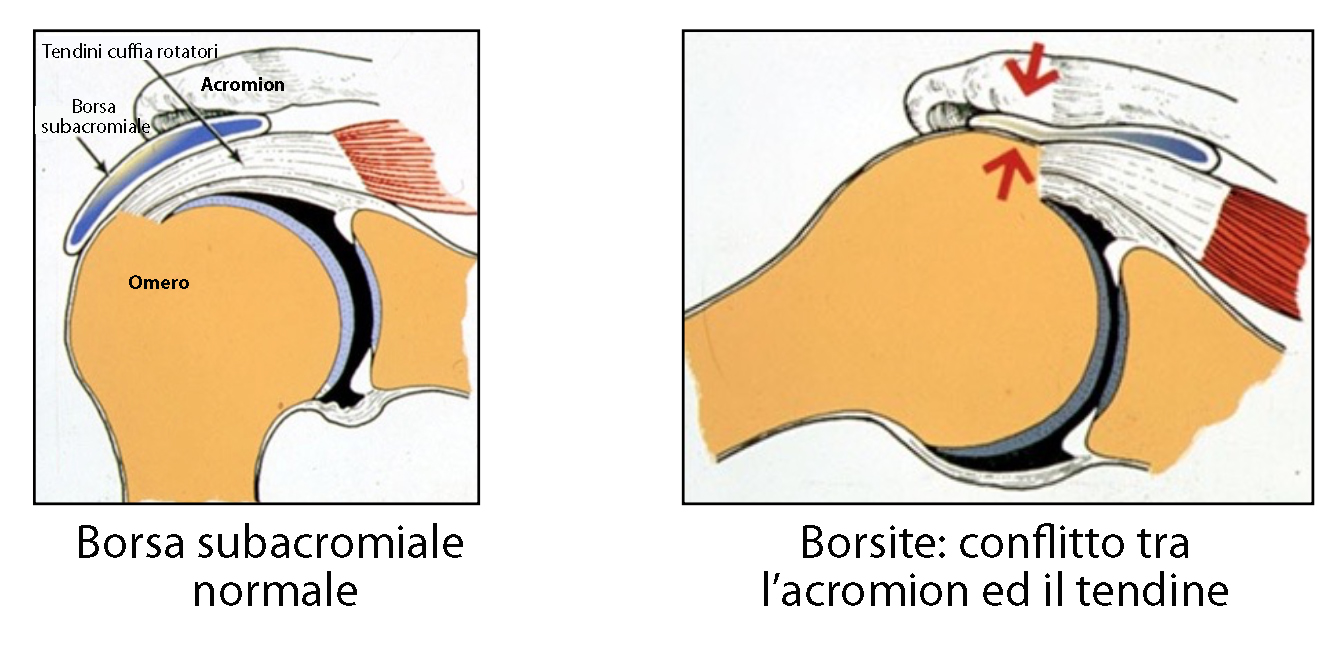
La sindrome da conflitto subacromiale o sindrome da impingement subacromiale, è anche chiamata “Outlet Syndrome” poiché l’origine di questa patologia risiede nella regione anatomica della spalla chiamata spazio subacromiale o outlet.
Alcuni tendini della cuffia dei rotatori giacciono sotto un tetto osseo che altro non è se non un’estensione della scapola nota come acromion. Lo spazio sotto questo tetto (spazio subacromiale) deve essere abbastanza ampio da consentire lo scorrimento dei predetti tendini. Ad agevolare tale scivolamento, tra l’osso acromiale e i tendini, c’è una borsa piena di fluido viscoso che funge da cuscinetto. Ogni qualvolta che noi muoviamo la spalla, attivando i muscoli e i tendini della cuffia dei rotatori, noi sollecitiamo il dinamismo della borsa che agisce in modo tale che i tendini non scorrino su di una superficie ruvida (quindi non sono logorati).
Il complesso sistema articolare scapolo omerale funziona perfettamente a patto che la cuffia dei rotatori mantiene centrata la testa dell’omero nella glena. Infatti, quando il braccio è elevato sopra la testa, avviene che la cuffia dei rotatori deprimendo la testa omerale gli consente di scivolare facilmente sotto l’acromion.
Quando i muscoli che muovono l’omero non funzionano bene, viene a mancare il loro effetto stabilizzante e l'omero prossimale tende a risalire.
Tale modificazione della cinematica articolare fa si che, quando si alza il braccio in alto sopra la testa, si viene a creare una situazione in cui il tendine sovraspinoso e la relativa borsa subacromiale, possono rimanere schiacciati tra l’acromion
Conflitto Secondario
Il tendine sovraspinoso è quello maggiormente colpito da chi soffre di impingement subacromiale poiché è quello che maggiormente occupa lo spazio subacromiale. Quando la patologia avanza possono essere colpiti successivamente, in modo graduale, anche il tendine sottospinoso, il sottoscapolare ed il capo lungo del bicipite.
Un dato molto importante da tener presente è che in condizioni di normale attività del braccio non si vengono a creare presupposti per un danno della cuffia dei rotatori. Tuttavia, movimenti ripetitivi del braccio, soprattutto in elevazione sopra la testa, possono causare nel tempo un abrasione del tendine con conseguente insorgenza di un processo infiammatorio che comporta il deterioramento del tendine e finanche un suo ingrossamento reattivo. Questo ingrossamento ha delle ripercussioni sul tessuto muscolo-tendineo poiché implica una riduzione del flusso di sangue ed avviando un processo di lesione lenta e costante che modifica la struttura stessa del tendine.
Una causa abbastanza frequente può essere dovuta alla presenza di “becchi” ossei prominenti dal tetto acromiale (artrosi dell'articolazione acromion-claveare) che possono “grattare” il tendine causando irritazione e sfilacciamento.
Meno frequente può essere dovuta alla calcificazione del legamento coraco-acromiale successivo ad un trauma della spalla.
Conflitto Primario
Un'altra causa di conflitto può essere una forma differente dell’acromion. Questo, infatti, ha differenti varianti morfologiche presenti in soggetti anche asintomatici (vedi classiicazione secondo Bigliani).
Una persona con una morfologia dell’acromion di tipo 2 o di tipo 3 sarebbe ad un elevato rischio di sindrome da impingement a causa della riduzione dello spazio subacromiale in questo caso si realizza il “Conflitto subacromiale primario”.
Pensando ad una situazione reale, un soggetto di circa 50 anni che ha un acromion di tipo 3 può sviluppare una lesione della cuffia dei rotatori con maggior facilità o di dimensioni maggiori rispetto ad soggetto di 20 anni che magari ha un acromion di tipo 1 poiché non ha fattori predisponenti la malattia.
Il sintomo principale di una sindrome da conflitto subacromiale è il dolore alla spalla. L’esordio può essere improvviso (senza nessuna causa apparente) oppure dovuto ad un trauma della spalla anche banale.
Lentamente e costantemente il paziente comincia a lamentarsi anche di una perdita di mobilità della spalla sempre più invalidante. Il movimento prolungato del braccio, in particolar modo quello che richiede l’elevazione del braccio al di sopra della testa, procura un netto peggioramento del dolore.
Nella fase iniziale infiammatoria, il dolore è presente anche a riposo e nelle ore notturne pertanto impedisce al paziente di dormire soprattutto se adagiato sul fianco della spalla malata.
Il trattamento medico prevede l’assunzione di antidolorifici ed antinfiammatori
Le infiltrazioni possono essere proposte per ridurre l’infiammazione tendinea.
La terapia riabilitativa ha il compito di lavorare sul recupero di una buona postura e sul bilanciamento degli stabilizzatori attivi della spalla in modo tale che si crei un buon posizionamento della scapola, una buona centratura della testa omerale sulla glenoide ed il rafforzamento dei muscoli della cuffia dei rotatori indeboliti.
In caso di persistenza dei disturbi dopo queste terapie conservative può essere indicato un intervento chirurgico. L’obiettivo di qualsiasi tecnica chirurgica è quello di ridurre e/o eliminare gli effetti del conflitto con le strutture tendinee. Si riduce così l’infiammazione tendinea fino ad una risoluzione del dolore ed un recupero della mobilità e funzionalità del braccio. L’intervento più utilizzato è quello di acromioplastica, che consiste nel limare la porzione inferiore dell’acromion.
In alcuni casi è associato un intervento di resezione dell’estremo laterale di clavicola (secondo Munford).
Acromioplastica spalla artroscopica
L’acromioplastica consiste nel limare l’acromion per eliminare un conflitto tra questo e le strutture tendinee sottostanti.
L’intervento di acromioplastica viene eseguito in artroscopia, ovvero senza aprire l’articolazione, attraverso due o tre piccole incisioni di 5 mm poste attorno alla spalla. Una piccola telecamera è introdotta da uno di questi fori, mentre piccoli strumenti vengono inseriti attraverso le altre incisioni per eseguire l’intervento.
Vengono individuati l’acromion ed il legamento coracoacromiale, e quest’ultimo è sezionato dall’acromion (Figura 3). La parte di acromion responsabile del conflitto è asportata con una fresa in grado di limare l’osso (Figura 4). Alla fine della procedura si verifica che l’acromion sia piatto e che non vi sia conflitto con i tendini sottostanti (figure 6 e 7).
Nel caso durante un intervento di acromioplastica si rilevi una lesione di un tendine, questa sarà riparata durante la stessa procedura. La procedura viene eseguita in anestesia loco-regionale a cui può essere associata una sedazione per il confort del paziente (anestesia “blended”). L’intervento dura mezz’ora e richiede una degenza ospedaliera di circa 2 giorni.
Dopo l’intervento viene applicata una medicazione ed indossato un tutore leggero solo per qualche giorno. Il dolore dopo l’intervento, solitamente lieve-moderato, può essere facilmente controllato con antidolorifici.
Il giorno dopo l’intervento chirurgico si può avviare la riabilitazione avente come obiettivo il mantenimento della mobilità e del trofismo muscolare della spalla. Un fisioterapista non è sempre necessario, soprattutto nelle prime fasi della riabilitazione.
La ripresa della guida e delle attività lavorative è possibile dopo 15 giorni, e questo anche secondo la professione del paziente: il ritorno ad un lavoro “di ufficio” può avvenire prima. La ripresa delle attività sportive di solito avviene 1 mese dopo l’intervento, ma spesso ci vogliono 2-3 mesi per riprendere tutti gli sport, soprattutto quelli di lancio o che sollecitano la spalla.

